Konsiliarlabor Hepatitis-A-Virus und Hepatitis-E-Virus
Leitung: Prof. Dr. med. Jürgen Wenzel
 |
|
Das Konsiliarlabor für Hepatitis-A-Virus und Hepatitis-E-Virus ist Teil des infektionsepidemiologischen Netzwerks des Robert-Koch-Instituts (siehe: http://www.rki.de/DE/Content/Institut/NRZ/NRZ_node.html). Die Leitung des Konsiliarlabors erfolgt auf Vorschlag durch die Fachgesellschaften und in Abstimmung mit den Vertretern des Bundesministerium für Gesundheit, des Robert-Koch-Instituts und der Kommission Infektionsepidemiologie. Herr Prof. Jürgen Wenzel wurde im Mai 2014 vom Präsidenten des Robert-Koch-Instituts zum Leiter des Konsiliarlabors für Hepatitis-A-Virus und Hepatitis-E-Virus ernannt.
Neuer Übertragungsweg von HEV?
Das Hepatitis-E-Virus (HEV) wird in industrialisierten Ländern hauptsächlich über den Verzehr von Schweinefleischprodukten auf den Menschen übertragen. In Deutschland stecken sich jährlich ca. 400.000 Personen mit dem Virus an, wobei sich die Infektion bei immungeschwächten Patienten chronisch ausbilden kann. Vor kurzem konnte gezeigt werden, dass chronisch infizierte Männer HEV nicht nur über Stuhl und Urin ausscheiden, sondern auch über Ejakulat. Das Konsiliarlabor für HEV um Prof. Dr. Jürgen J. Wenzel und Dr. Mathias Schemmerer konnte nun in einer deutschlandweiten Kooperation weltweit erstmalig in einem Zellkulturmodell zeigen, dass die über Ejakulat ausgeschiedenen Viruspartikel teils hoch infektiös sind. Dies eröffnet Spekulationen über einen neuen, sexuellen Übertragungsweg von Mensch zu Mensch.
Die Studie wurde kürzlich im renommierten Journal of Medical Virology publiziert und ist unter folgendem Link frei abrufbar:http://doi.org/10.1002/jmv.29735
Schemmerer et al. Proof of infectivity of hepatitis E virus particles from the ejaculate of chronically infected patients. J Med Virol. 2024;96(6)
-------------------------------------------------------------------------------------------------------------------------------------
Ein Jahrzehnt der molekularen Hepatitis-E-Virus-Surveillance offenbart einen genotyp-spezifischen Schweregrad der Erkrankung und eine Zunahme von Infektionen mit weniger virulenten HEV-3-Stämmen in Deutschland, 2010–2019
Das Hepatitis-E-Virus (HEV) kommt in Europa endemisch vor. HEV wird in acht Genotypen (HEV-1 bis -8) unterteilt, wobei das zoonotisch auf den Menschen übertragene HEV-3 in Europa vorherrscht. Dieser Virustyp kann weiter in die drei Untergruppen 3efg (Gruppe 1), 3abchijklm (Gruppe 2) und 3ra (Kaninchen-HEV) eingeteilt werden. Informationen über die Verbreitung auf Virussubtypebene und mögliche Assoziationen mit dem Schweregrad der Erkrankung bei Menschen in Deutschland sind bisher rar.Dies veranlasste uns, alle HEV-RNA-positiven Proben zu analysieren, die zwischen 2010 und 2019 an das Konsiliarlabor für Hepatitis-A-Virus und Hepatitis-E-Virus am Universitätsklinikum Regensburg gesendet wurden. Wir konnten 936 Proben typisieren und 803 davon mit entsprechenden nationalen Surveillancedaten abgleichen. Es stellte sich heraus, dass der Subtyp HEV-3c mit 67,3 % aller ausgewerteten Infektionen der vorherrschende Subtyp ist. Weniger verbreitete Subtypen waren HEV-3f (14,3 %), HEV-3e (9,7 %) und HEV-3i (4,0 %). Der Anteil der HEV-3-Stämme der Gruppe 2 hat über den Studienzeitraum zugenommen. Patienten, die mit HEV-3-Stämmen der Gruppe 1 infiziert waren, wiesen im Vergleich zur Gruppe 2 häufiger Symptome wie Gelbsucht, Schmerzen im Oberbauch und Fieber auf. Darüber hinaus traten bemerkenswerterweise auch Krankenhausaufenthalte (Odds Ratio 2) und Todesfälle aufgrund von Hepatitis E (Odds Ratio 8) häufiger bei HEV-3 Gruppe 1-infizierten Patienten auf. Identische HEV-Stämme, die mehrere Patienten infizierten, konnten nur selten detektiert werden.Zusammengefasst verliefen Infektionen mit HEV-3-Stämmen der Gruppe 1 schwerwiegender, während der Nachweis von HEV-3-Stämmen der Gruppe 2 im Laufe der Zeit zunahm. Dies könnte auf eine höhere Aufmerksamkeit der Akteure im Gesundheitswesen zurückzuführen sein, was zu einer häufigeren Diagnose von Hepatitis-E-Fällen mit asymptomatischen oder milden Verläufen geführt haben könnte. Die hohe genetische Diversität der HEV-Stämme und die zeitlich-räumliche Verteilung ist gut mit einer lebensmittelbedingten Zoonose mit überregionaler Verbreitung des Infektionsvehikels (z. B. Schweinefleischprodukte) vereinbar. Das Risiko einer zoonotisch alimentären Übertragung sollte vulnerablen Patienten (insbesondere Immunsupprimierten) künftig noch besser vermittelt werden.Die Studie wird im Dezember 2022 in der Fachzeitschrift Emerging Microbes & Infections veröffentlicht und ist bereits unter folgendem Link frei abrufbar („open access“): https://doi.org/10.1080/22221751.2022.2091479
Kürzlich wurde die Studie auch als „Research Highlight“ auf der „Global Hepatitis E Platform“ in englischer Sprache zusammengefasst: https://www.ghep-hev.com/article/a-decade-of-hev-molecular-surveillance-in-germany-2010-2019/
Zitierweise: Schemmerer M, Wenzel JJ, Stark K, Faber M. Molecular epidemiology and genotype-specific disease severity of hepatitis E virus infections in Germany, 2010–2019. Emerg Microbes Infect. 2022 Dec;11(1):1754–1763
Aktuelle Studie findet keine Hinweise auf Ratten-HEV-Infektionen bei Menschen in Deutschland
Die Familie Hepeviridae ist in vier Arten unterteilt. Der bekannteste Vertreter ist das Orthohepevirus A (Hepatitis-E-Virus, HEV-A), das mittlerweile weltweit als häufigster Auslöser der akuten Hepatitis beschrieben ist. Die weiteren Arten Orthohepevirus B-D wurden bisher hauptsächlich in Vögeln, Nagetieren, Frettchen und Fledermäusen gefunden. Im Jahr 2018 wurde jedoch der erste zoonotische Fall einer Infektion mit Orthohepevirus C Genotyp 1 (HEV-C1, Ratten-HEV) in Hongkong beschrieben. Wenige Monate darauf wurde eine zweite Übertragung bei einer Person mit Reisehistorie nach Zentralafrika festgestellt. In Hongkong wurden durch intensive Überwachungsmaßnahmen 16 weitere HEV-C1-Infektionen in Menschen nachgewiesen. Erst kürzlich wurden die ersten drei europäischen Fälle in Spanien beschrieben.
Eine aktuelle Studie unter der Leitung von Dr. Mirko Faber (Robert Koch-Institut, Berlin) und Dr. Mathias Schemmerer (Universitätsklinikum Regensburg) befasste sich mit einem möglichen Vorkommen von humanen HEV-C1-Infektionen in Deutschland. Hierzu wurden archivierte Proben untersucht, die im Zeitraum 2000 bis 2020 abgenommen wurden. Um die Nachweiswahrscheinlichkeit für ein potentiell sehr niedriges Auftreten von HEV-C1-Infektion zu erhöhen, wurden ausschließlich Proben mit Hinweis auf eine akute Hepatitis E (nachweisbare anti-HEV-A-IgM-Antikörper) ausgewählt, in denen zuvor keine HEV-A-RNA mittels PCR nachgewiesen werden konnte. In Spanien wies solch eine Kohorte eine Ratten-HEV-Prävalenz von ca. 2,5 % (95 %-KI: 0,06–13,1) auf. Die Wissenschaftler testeten 200 Proben mit einer breit reaktiven zweistufigen Polymerasekettenreaktion („nested-PCR“), die HEV-A und HEV-C detektiert. Dabei wurden vier bis dahin unbemerkte HEV-A-Infektionen nachgewiesen, jedoch keine HEV-C-Infektion. Um das Resultat abzusichern, etablierte das Team eine neue, hochempfindliche HEV-C1-spezifische quantitative Echtzeit-PCR („RT-qPCR“) mit einer unteren Nachweisgrenze von 6,73 Kopien pro Reaktion. Die erneute Testung aller Proben mit dieser spezifischen PCR erbrachte ebenfalls ein negatives Ergebnis.
Da in einem Studienkollektiv mit hoher Vortestwahrscheinlichkeit HEV-C1-RNA nicht nachgewiesen werden konnte, schlussfolgerten die Autoren, dass die Häufigkeit von Ratten-HEV-Infektionen in der deutschen Bevölkerung – wenn sie überhaupt vorkommen – sehr gering sein muss.
Die Studie wurde im März 2022 in der Fachzeitschrift Viruses veröffentlicht und ist unter folgendem Link frei abrufbar: https://www.mdpi.com/1999-4915/14/4/742
Kürzlich wurde die Studie auch als „Research Highlight“ auf der „Global Hepatitis E Platform“ in englischer Sprache zusammengefasst: https://www.ghep-hev.com/article/no-evidence-for-rat-hev-infections-in-humans-in-germany/

----------------------------------------------------------------------------------------------------------------------------------------
Forschungsgruppe am Konsiliarlabor für Hepatitis-E-Viren optimiert die HEV-Virusanzucht in Zellkultur.
Ergebnisse in der Fachzeitschrift Viruses veröffentlicht.
Regensburg, 04. Juni 2019. Das Hepatitis-E-Virus (HEV) ist weltweit die häufigste Ursache für akute infektiöse Leberentzündungen. HEV ist aktuell in sieben Genotypen unterteilt, wobei die Subtypen 3c, 3e und 3f mit einem Anteil von mehr als 90% in Deutschland und Europa überwiegen. Schweine und Wildschweine bilden das größte Reservoir und damit die wichtigste Ansteckungsquelle für den Menschen.
Die Virusanzucht im Forschungslabor ist kompliziert und führte bisher hauptsächlich zur Isolierung von sog. „zellkulturadaptierten Stämmen“. Diese Stämme teilen eine genetische Gemeinsamkeit, welche nicht im Wildtyp-Virus vorherrscht, und zu einem Replikationsvorteil in vitro führt. Der Großteil der Laborforschung zu HEV basierte bisher auf derart veränderten Stämmen. Es wird jedoch in Fachkreisen kontrovers diskutiert, ob die damit gewonnenen wissenschaftlichen Erkenntnisse auf Wildtyp-HEV übertragbar sind.
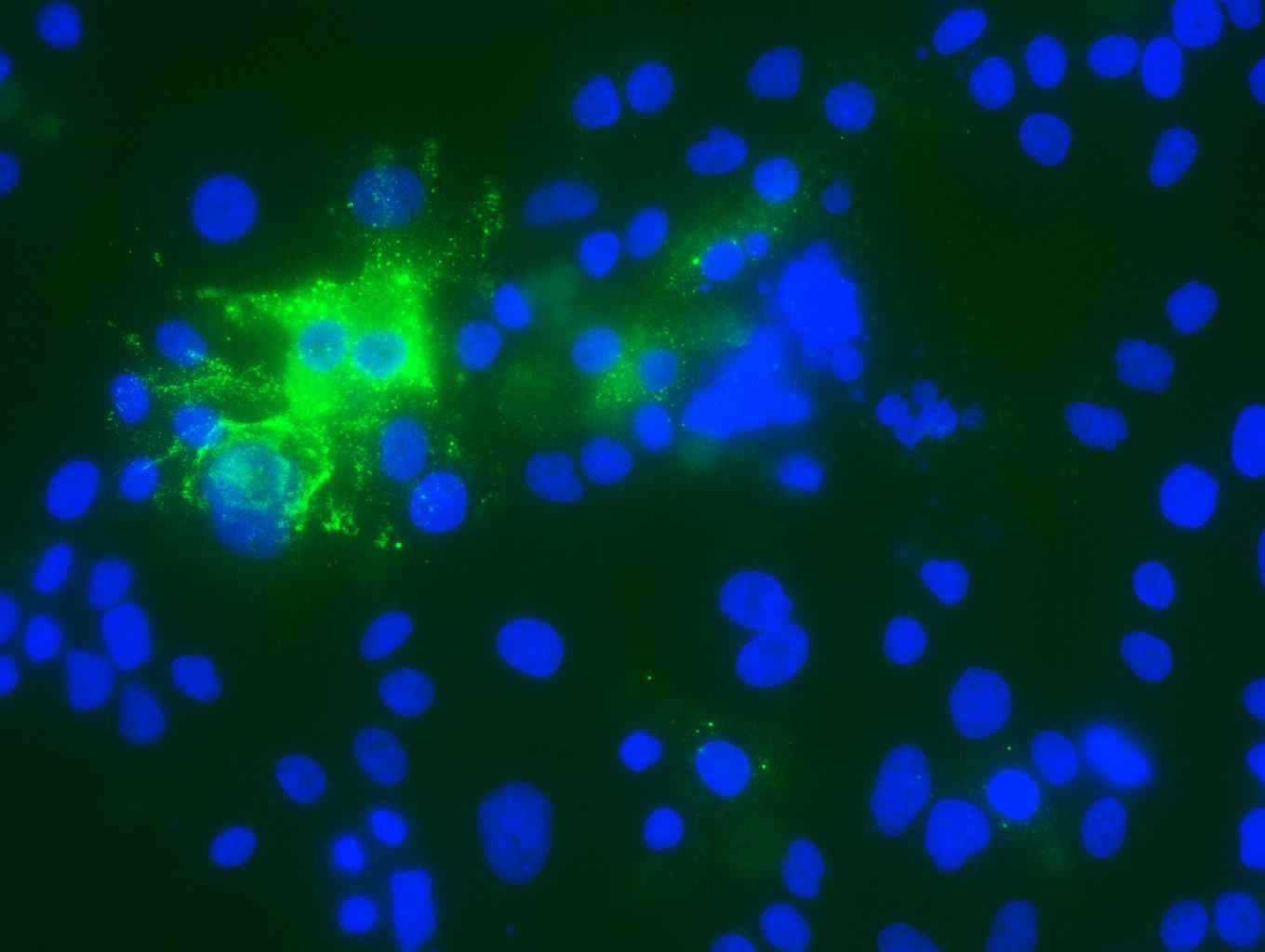
Einer Forschungsgruppe am nationalen Konsiliarlabor für Hepatitis-E-Viren ist es nun gelungen, die bestehenden HEV-Zellkulturverfahren entscheidend weiter zu entwickeln. Dabei konnte erstmals je ein Wildtyp-Stamm der HEV-Subtypen 3c, 3e und 3f aus klinischen Materialien isoliert werden. Die Virusstämme weisen keine der o.g. genetischen Auffälligkeiten auf und vermehren sich in dem optimierten Zellkultursystem robust zu hohen Viruskonzentrationen.
Das optimierte Zellkultursystem – zusammen mit den drei klinisch relevanten HEV-Wildtyp-Isolaten – kann nun beispielsweise für Grundlagenforschung, Inaktivierungsstudien, sowie Medikamenten- und Impfstoffentwicklung genutzt werden.
https://orcid.org/0000-0001-8422-6581